Συνδρομο Μηροκοτυλιαιας Προσκρουσης
Το Σύνδρομο Μηροκοτυλιαίας Πρόσκρουσης, γνωστό ως FAI ( Femoroacetabular Impingement) έκανε την εμφάνιση του την δεκαετία 1990- 2000, αλλά η πραγματική του μελέτη έγινε μετά το 2000 και κυρίως μετά το 2005 με την καθιέρωση της αρθροσκόπησης του ισχίου.
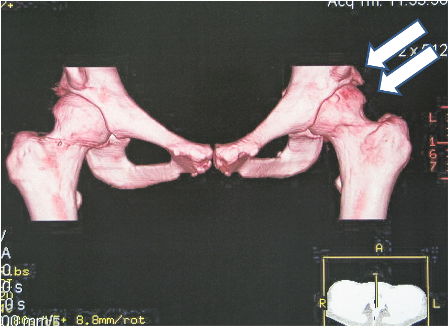
Στη περιγραφή του συνδρόμου οδήγησε η έρευνα της ανάπτυξης οστεοαρθρίτιδας και η αναγκαιότητα Ολικής αρθροπλαστική σε νέα άτομα κάτω των 40-45 χρονών. Στη μεγαλύτερη πλειοψηφία τα άτομα αυτά παρουσίαζαν παραμόρφωση και προπέτεια στον αυχένα του μηριαίου οστού.
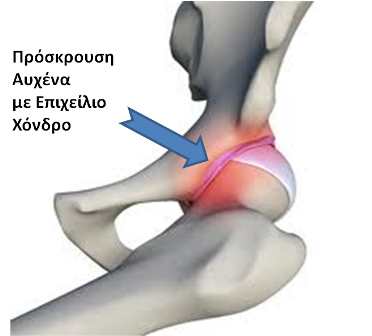
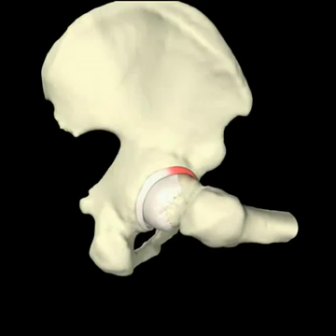
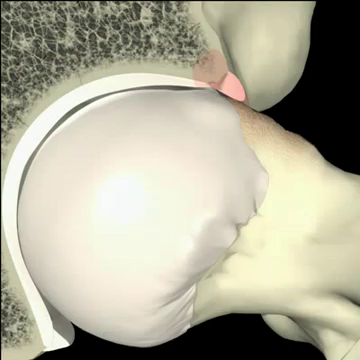
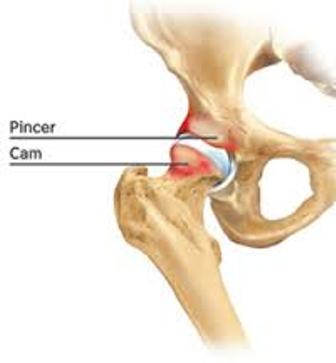
Στο Σύνδρομο Μηροκοτυλιαίας Πρόσκρουσης παρουσιάζεται παραμόρφωση (προπέτεια) στον αυχένα ή στη κοτύλη με αποτέλεσμα την πρόσκρουση της προπέτειας αυτής στην κοτύλη κατά τη διάρκεια της κάμψης του ισχίου.
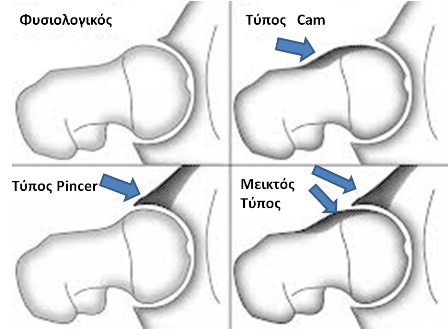
Τα σύνδρομο παρουσιάζει τρείς τύπους:
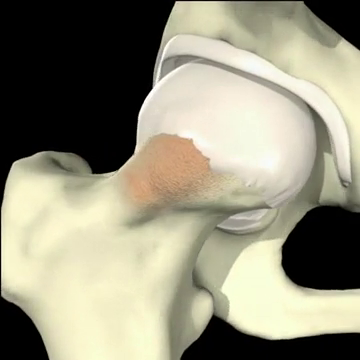
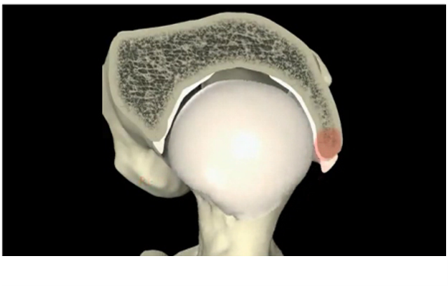
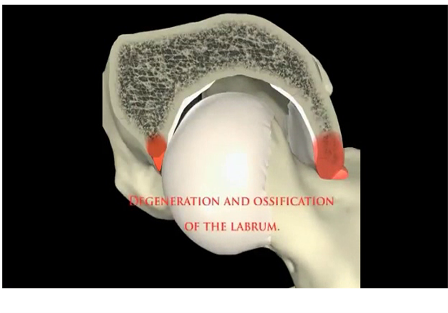
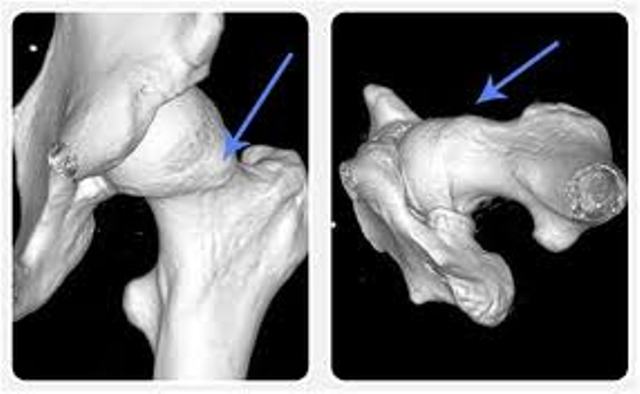
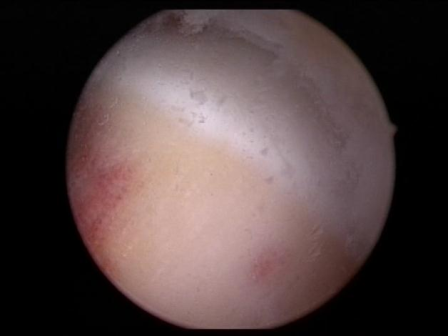
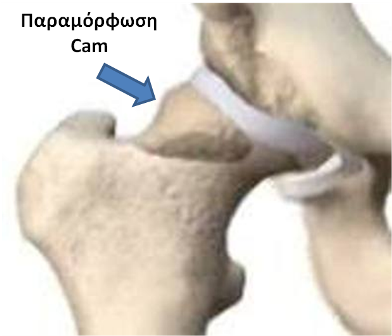
1. Τον τύπο CAM όπου η παραμόρφωση εντοπίζεται στον αυχένα του μηριαίου. Εδώ εμφανίζεται παραμόρφωση προπέτειας, προεξοχής του αυχένα, (μή σφαιρική κεφαλή) πράγμα που προκαλεί πρόσκρουση στον αρθρικό χόνδρο της κοτύλης κατά την κάμψη του ισχίου. Η πρόσκρουση δημιουργεί αποκόλληση (delamination) του αρθρικού χόνδρου (cartilage), ενώ ο επιχείλιος χόνδρος (Labrum) παραμένει σε σχετικά καλή κατάσταση. Σε κατοπινό στάδιο επέρχεται η καταστροφή και του αρθρικού χόνδρου με αποτέλεσμα την προοδευτική στένωση του μεσαρθρίου διαστήματος και εγκατάσταση οστεαρθρίτιδας.
 |
2. Τον τύπο PINCER όπου η παραμόρφωση βρίσκεται στη κοτύλη με υπερτροφία του οστού και με μεγαλύτερη επικάλυψη της κεφαλής. Πρόκειται συνήθως για retroverted acetabulum (κοτύλη στραμμένη προς τα πίσω) ή αρθροκατάδυση. Το αποτέλεσμα εδώ είναι η πρόσκρουση του αυχένα στον επιχείλιο χόνδρο κατά την κάμψη του ισχίου. Έτσι αρχικά επέρχεται αποκόλληση του επιχειλίου χόνδρου, λίγο αργότερα εκφύλιση και καταστροφή του επιχειλίου χόνδρου και αργότερα η καταστροφή του αρθρικού χόνδρου. Τελικό στάδιο και πάλι η στένωση του μεσαρθρίου διαστήματος και η εγκατάσταση οστεοαρθρίτιδας.
3. Τον μεικτό τύπο (Mixed –type) όπου εμφανίζονται και οι δύο αναφερόμενες παραμορφώσεις
Τα συμπτώματα είναι κυρίως πόνος στη βουβωνική περιοχή σε σχετικά νέους ασθενείς με αντανάκλαση του πόνου στο πρόσθιο μηρό. Ο πόνος εμφανίζεται συνήθως σε καθιστική θέση και σε στροφικές κινήσεις του ισχίου. Συχνά είναι αμφωτερόπλευρος.
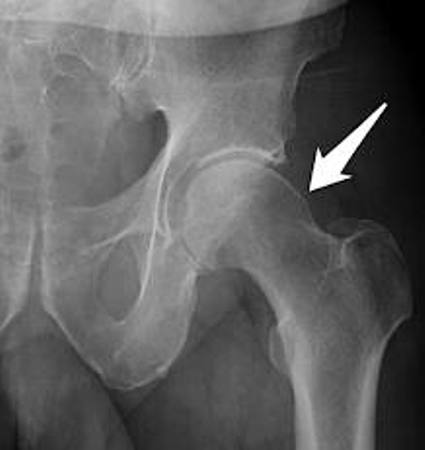
Η διάγνωση τίθεται από το ιστορικό του ασθενή, τα κλινικά ευρήματα και τις απλές ακτινογραφίες. Η μαγνητική τομογραφία δεν είναι απαραίτητη για την διάγνωση, αλλά δίνει πληροφορίες για τυχόν συνοδές βλάβες επιχειλίου ή αρθρικού χονδρού.
Η θεραπεία έγκειται στην διόρθωση της παραμόρφωσης και αποκατάσταση της ελεύθερης κίνησης του ισχίου. Αυτή πρέπει να γίνεται σύντομα πριν την εγκατάσταση των βλαβών στον αρθρικό χόνδρο γιατί τότε η πορεία είναι μη αναστρέψιμη.
Αρχικά η διόρθωση γινόταν με ανοικτή επέμβαση με μικρή τομή και ¨χειρουργικό εξάρθρημα¨ της μηριαία κεφαλής.
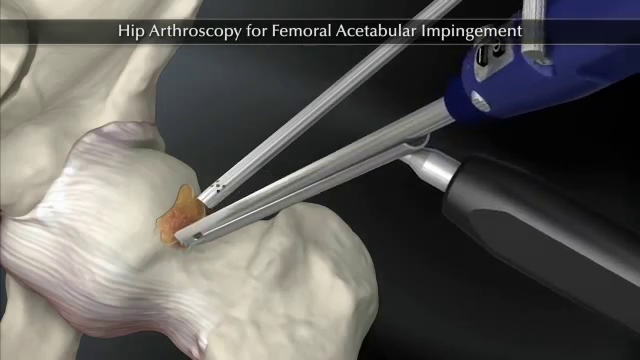
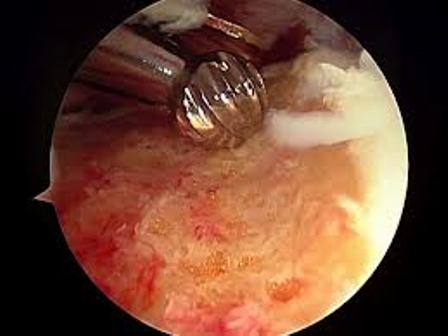
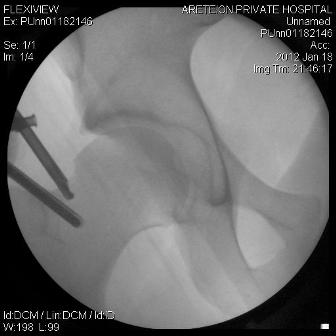
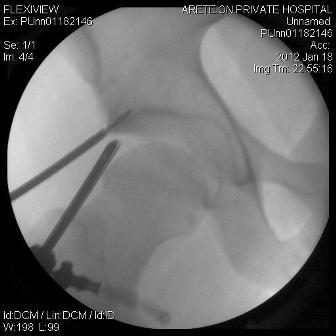
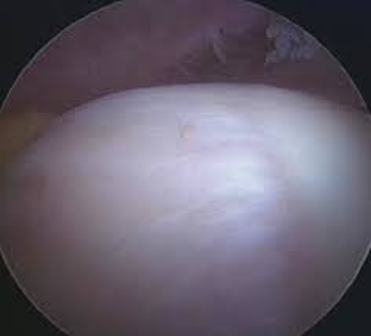
Σήμερα κυρίως γίνεται αρθροσκοπικά . Εδώ γίνεται υπό έλξη έλεγχος του κεντρικού διαμερίσματος όπου ελέγχεται ο επιχείλιος και ο αρθρικός χόνδρος (αρθροσκόπηση κεντρικού διαμερίσματος). Αν διαπιστωθούν προβλήματα τότε εφαρμόζονται τεχνικές για αποκατάσταση των προβλημάτων, όπως πχ καθαρισμός ή συρραφή του επιχειλίου χόνδρου (Labrum), καθαρισμός κατεστραμμένου αρθρικού χόνδρου με ή χωρίς συνδυασμό τεχνικής μικροκαταγμάτων κλπ. Αν πρόκειται για Pincer –type πρόσκρουση, τότε γίνεται αποκόλληση του επιχειλίου χόνδρου, αφαίρεση οστού από την κοτύλη (πλαστική οστού) και κατόπιν καθήλωση του αποκολληθέντα επιχειλίου χόνδρου με οστικές άγκυρες. Αν περίκειται για Cam- type πρόσκρουση τότε χαλαρώνεται η έλξη, εισαγωγή στο περιφερικό διαμέρισμα και αφαίρεση της οστικής προπέτειας (πλαστική οστού). Στο τέλος της επέμβασης ελέγχεται διεγχειρητικά αν διορθώθηκε η πρόσκρουση.
Μετεγχειρητικά ο ασθενής βαδίζει με πατερίτσες για περίπου 2-4 εβδομάδες (πιθανώς και μέχρι 6 εβδομάδες σε περίπτωση συρραφής επιχειλίου χόνδρου). Η κίνηση αρχίζει άμεσα χωρίς εφαρμογή γύψου ή άλλων κηδεμόνων, Επιστροφή σε αθλητικές δραστηριότητες σε 3-4 μήνες.